Keratokonus
Keratokonus-Behandlung
Effektive Keratokonus-Behandlung zur Stärkung Ihrer Hornhaut und zum Schutz der langfristigen Sehkraft

Was ist Keratokonus?
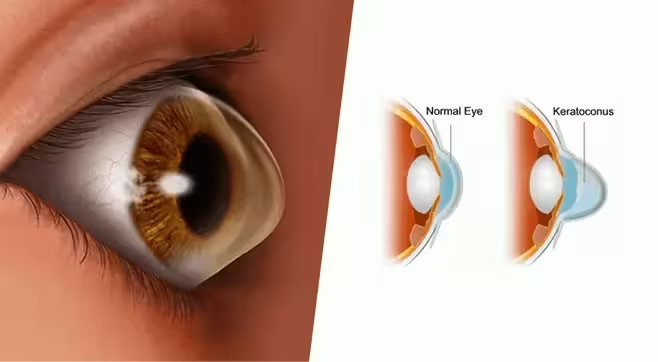
Keratokonus ist eine fortschreitende Augenerkrankung, die die Hornhaut betrifft – die klare, kuppelförmige Vorderfläche des Auges, die für die Lichtbrechung zuständig ist. Bei gesunden Augen hat die Hornhaut eine glatte, runde Krümmung. Bei Keratokonus schwächt sich die Hornhautstruktur ab und wird allmählich dünner, wodurch sie sich nach außen zu einer kegelförmigen Form wölbt.
Wenn die Hornhaut unregelmäßig wird, wird das einfallende Licht verzerrt. Dies führt zu verschwommenem Sehen, Blendung, Lichthöfen um Lichter, zunehmender Kurzsichtigkeit und unregelmäßigem Astigmatismus, der nicht allein mit Brillen korrigiert werden kann.
Keratokonus beginnt typischerweise im Teenageralter oder im frühen Erwachsenenalter und kann sich über 10–20 Jahre verschlimmern. Früherkennung und rechtzeitige Keratokonus-Behandlung sind entscheidend für den Erhalt des Sehvermögens und die Vermeidung langfristiger Komplikationen.
Symptome des Keratokonus
Keratokonus entwickelt sich oft allmählich. In seinen frühen Stadien können die Symptome subtil und leicht mit einfachen Sehstörungen zu verwechseln sein.
Gängige Anzeichen sind:
Verschwommenes oder verzerrtes Sehen
Häufige Änderungen der Brillenstärke
Erhöhte Lichtempfindlichkeit
Blendung und Halos um Lichter, besonders nachts
Doppelbilder auf einem Auge
Schwierigkeiten beim Fahren bei Nacht
Eine fortschreitende Verschlechterung des Astigmatismus
Mit fortschreitender Erkrankung kann sich das Sehvermögen erheblich verschlechtern und eine Brille reicht möglicherweise nicht mehr aus, um dies zu korrigieren.
Was Ursachen Keratokonus?
Die genaue Ursache des Keratokonus ist nicht vollständig geklärt, aber die Forschung deutet auf eine Kombination aus genetischen, umweltbedingten und biochemischen Faktoren hin.
Die Risikofaktoren können umfassen:
Familiengeschichte von Keratokonus
Chronisches Augenreiben
Allergien, Asthma oder Ekzeme (atopische Erkrankungen)
Bindegewebserkrankungen
Hormonelle Einflüsse (einschließlich schwangerschaftsbedingtem Verlauf)
Augenreiben gilt als ein Hauptursachenfaktor, da es die Hornhautabschwächung beschleunigen kann.
Wie Keratokonus diagnostiziert wird
Eine frühe Diagnose spielt eine entscheidende Rolle für eine erfolgreiche Keratokonus-Behandlung. Fortschrittliche Diagnosetechnologie ermöglicht die Erkennung, noch bevor die Symptome schwerwiegend werden.
1. Refraktionstest
Misst die visuelle Klarheit und bestimmt die Stärke der Korrektur.
2. Spaltlampenuntersuchung
Ermöglicht die detaillierte Beurteilung der Hornhaut mittels vergrößertem Licht.
3. Keratometrie
Misst die Krümmung der Hornhaut.
4. Hornhauttopografie und -tomografie
Erstellt eine detaillierte, farbkodierte Karte der Hornhautoberfläche. Diese Scans können frühe Veränderungen erkennen, lange bevor sie bei einer Routineuntersuchung sichtbar sind.
Die Messung der Hornhautdicke (Pachymetrie) ist ebenfalls unerlässlich, da eine Verdünnung ein Kennzeichen des Keratokonus ist.
Behandlungsmöglichkeiten bei Keratokonus
Die Behandlung des Keratokonus hängt davon ab:
Schweregrad der Erkrankung
Fortschrittsrate
Hornhautdicke
Visuelle Bedürfnisse des Patienten
Die Behandlung konzentriert sich im Allgemeinen auf zwei Ziele:
Progression aufhalten
Sicht verbessern
Hier sind die wirksamsten modernen Behandlungsmöglichkeiten für Keratokonus, die heute verfügbar sind.
1. Brillen und weiche Kontaktlinsen (frühes Stadium)
In den frühesten Stadien können Brillen oder weiche Kontaktlinsen eine leichte Kurzsichtigkeit und Hornhautverkrümmung wirksam korrigieren.
Doch mit fortschreitendem Keratokonus und zunehmendem unregelmäßigem Astigmatismus bieten Brillen möglicherweise keine klare Sicht mehr.
2. Formstabile Kontaktlinsen (RGP)
Wenn die Unregelmäßigkeit zunimmt, werden formstabile Kontaktlinsen zum nächsten Schritt.
Diese Linsen:
Eine glatte Brechungsoberfläche bereitstellen
Maske Hornhautunregelmäßigkeit
Visuelle Klarheit erheblich verbessern
Obwohl sie eine Anpassungsphase erfordern können, erreichen viele Patienten mit richtig angepassten formstabilen Linsen eine ausgezeichnete Sehkraft.
Weitere spezielle Objektivoptionen umfassen:
Hybridlinsen (starre Mitte, weicher äußerer Ring)
Piggyback-Linsen (harte Linse über weicher Linse)
Sklera-Linsen (wölben sich über die Hornhaut und ruhen auf der Sklera)
Sklera-Linsen sind besonders wirksam bei fortgeschrittenem Keratokonus, da sie die Hornhaut nicht direkt berühren.
3. Corneale Kollagen-Vernetzung (CXL)
Hornhautvernetzung ist einer der wichtigsten Fortschritte bei der Behandlung des Keratokonus.
Was ist Vernetzung?
Dieses minimalinvasive Verfahren stärkt die Hornhaut, indem es die Kollagenverbindungen innerhalb des Hornhautgewebes erhöht.
So funktioniert's:
- Riboflavin (Vitamin B2)-Augentropfen werden auf die Hornhaut aufgetragen
- Das Auge ist kontrolliertem ultraviolettem-A (UVA)-Licht ausgesetzt
- Die Interaktion stärkt die Kollagenfasern
Vorteile:
- Verlangsamt oder stoppt die Krankheitsprogression
- Reduziert das Risiko einer Hornhauttransplantation
- Stabilisiert die Sicht
- Kann die Hornhautform leicht verbessern
Die Vernetzung ist am effektivsten, wenn sie frühzeitig durchgeführt wird, bevor eine starke Ausdünnung eintritt.
4. Intrakorneale Ringsegmente (ICRS)
Intrakorneale Ringsegmente sind kleine, bogenförmige Implantate, die in die Hornhaut eingesetzt werden, um deren Form zu verbessern.
Zweck
Den steilen Hornhautkegel abflachen
Irregulären Astigmatismus reduzieren
Kontaktlinsenverträglichkeit verbessern
Visuelle Qualität verbessern
Diese Ringe:
Entfernbar
Hornhautgewebe nicht ersetzen
Kann den Bedarf an einer Transplantation verzögern oder verhindern
Moderne Verfahren nutzen Femtosekunden-Lasertechnologie, um präzise Kanäle zu schaffen, was Sicherheit und Genauigkeit erhöht.
5. Topographie-gesteuerte PRK (selektive Fälle)
Bei ausgewählten Patienten kann die topographisch geführte Oberflächenlaserbehandlung zur Glättung von Hornhautunregelmäßigkeiten eingesetzt werden.
Wichtige Überlegungen:
Nur minimales Gewebe wird entfernt
Normalerweise kombiniert mit Hornhautvernetzung
Nicht dazu bestimmt, Brillen vollständig zu eliminieren
Nur geeignet, wenn die Hornhautdicke dies zulässt
Dieser Ansatz zielt darauf ab, die Sehqualität zu verbessern, anstatt eine vollständige refraktive Korrektur zu bieten.
6. Implantierbare Collamer-Linse (ICL)
Bei Patienten mit sehr hoher Myopie oder Astigmatismus, die mit Brillen eine gute Sehleistung erzielen, aber extreme Verordnungen haben, können implantierbare Linsen im Auge in Betracht gezogen werden.
Diese Linsen:
Hohe Fehlsichtigkeiten korrigieren
Werden hinter der Iris platziert
Die Hornhautform nicht direkt behandeln
Sie sind nur in sorgfältig ausgewählten Fällen geeignet.
7. Hornhauttransplantation (Fortgeschrittene Fälle)
Bei schwerem Keratokonus mit:
Signifikante Narbenbildung
Extrem dünn
Schlechte Sicht trotz Brille
Unverträglichkeit von Kontaktlinsen
Eine Hornhauttransplantation kann empfohlen werden.
1. Lamelläre Keratoplastik (DALK)
Ersetzt nur die vorderen Schichten der Hornhaut und schont dabei gesunde innere Schichten.
2. Totale Hornhauttransplantation (Perforierende Keratoplastik)
Ersetzt die gesamte Hornhaut durch Spendergewebe.
Moderne Techniken verbessern die Präzision und reduzieren das Abstoßungsrisiko. Die Hornhauttransplantation gehört zu den weltweit erfolgreichsten Transplantationsverfahren.
Warum eine frühzeitige Keratokonus-Behandlung wichtig ist
verzögerte Behandlung kann zu Folgendem führen:
Permanente Hornhautnarben
Stark verdünnt
Erhöhtes Transplantationsrisiko
Irreversibler Sehverlust
Frühe Interventionen, insbesondere mit Hornhautvernetzung, können die Krankheit stabilisieren und das Langzeitsehvermögen schützen.
Kann Keratokonus zu Erblindung führen?
Zwar führt ein Keratokonus nur selten zur völligen Erblindung, doch kann ein unbehandeltes Fortschreiten der Erkrankung zu einer schweren Sehbeeinträchtigung führen. Glücklicherweise können die meisten Patienten dank moderner Behandlungsmöglichkeiten für den Keratokonus ihr funktionelles Sehvermögen ein Leben lang bewahren.
Wer ist einem höheren Risiko ausgesetzt?
Sie haben möglicherweise ein erhöhtes Risiko, wenn Sie:
Familiäre Vorbelastung mit Keratokonus
Reiben Sie sich häufig die Augen
Chronische Allergien haben
Asthma oder Ekzem haben
sind zwischen 10 und 30 Jahre alt
Regelmäßige Augenuntersuchungen sind besonders wichtig für Risikopersonen.
Personalisierte Keratokonus-Behandlung
Keine zwei Hornhäute sind gleich. Eine wirksame Behandlung des Keratokonus erfordert:
Fortgeschrittene diagnostische Bildgebung
Sorgfältige Beurteilung der Hornhautdicke
Bewertung der Progressionsrate
Individuelle Behandlungsplanung
Ein personalisierter Ansatz sorgt für das sicherste und effektivste Ergebnis.
Was Sie während der Behandlung erwarten können
Die meisten Verfahren sind:
Ambulant
Unter örtlicher Betäubung durchgeführt
Minimalinvasiv
Verbunden mit kurzen Erholungszeiten
Nachuntersuchungen sind unerlässlich, um den Heilungsprozess und die Stabilität zu überwachen.
Externe Ressourcen
Häufig gestellte Fragen (FAQs)
Warum tritt Keratokonus auf?
Es tritt auf, wenn die Hornhaut – die klare vordere Oberfläche des Auges – fortschreitend dünner und schwächer wird. Diese strukturelle Schwäche führt dazu, dass sich die Hornhaut nach außen wölbt und eine kegelförmige Form annimmt. Die genaue Ursache ist nicht vollständig geklärt, aber Forschungsergebnisse deuten auf eine Kombination aus genetischen, umweltbedingten und biochemischen Faktoren hin. Es tritt häufig familiär gehäuft auf, was auf einen Erbgang hinweist. Starkes Reiben der Augen ist eng mit dem Fortschreiten der Erkrankung verbunden, da es die Kollagenfasern in der Hornhaut schädigen kann. Allergien, Asthma, Ekzeme und bestimmte Bindegewebserkrankungen werden ebenfalls in Verbindung gebracht. Hormonelle Einflüsse, einschließlich Schwangerschaft, können bei einigen Personen zum Fortschreiten beitragen.
Warum ist Keratokonus schlecht?
Das ist besorgniserregend, da es zu einer fortschreitenden Beeinträchtigung des Sehvermögens führt. Wenn die Hornhaut unregelmäßig wird, kann das einfallende Licht nicht richtig auf der Netzhaut fokussiert werden, was zu verschwommenem und verzerrtem Sehen führt. Aufgrund des unregelmäßigen Astigmatismus korrigieren Brillen möglicherweise das Sehvermögen nicht mehr wirksam. Im Laufe der Zeit kann unbehandelte Keratokonus zu einer erheblichen Verdünnung, Hornhautnarbenbildung und einer signifikanten Sehstörung führen. In fortgeschrittenen Stadien können Patienten Schwierigkeiten bei alltäglichen Aktivitäten wie Autofahren oder Lesen haben. Obwohl es selten zu völliger Erblindung führt, kann es die Lebensqualität erheblich beeinträchtigen, wenn es nicht frühzeitig mit geeigneten Keratokonus-Behandlungsoptionen überwacht und behandelt wird.
Warum verursacht Keratokonus Kopfschmerzen?
Dies kann Kopfschmerzen verursachen, da die Augen ständig angestrengt werden müssen, um durch eine unregelmäßig geformte Hornhaut zu fokussieren. Die verzerrte Hornhautoberfläche führt zu verschwommener oder fluktuierender Sicht, was das visuelle System zwingt, härter zu arbeiten, um Klarheit zu erreichen. Diese anhaltende Augenbelastung kann zu Spannungskopfschmerzen führen, insbesondere nach Lesen, Bildschirmarbeit oder Autofahren. Zusätzlich können erhöhte Lichtempfindlichkeit und Blendung zur visuellen Ermüdung beitragen. Häufige Änderungen der Brillenstärke können es dem Gehirn zudem erschweren, sich an die visuelle Korrektur anzupassen. Eine korrekte Diagnose und eine geeignete Sehhilfe, wie z. B. spezielle Kontaktlinsen, reduzieren oft die Kopfschmerzsymptome erheblich.
Warum verursacht Keratokonus Kurzsichtigkeit?
Es verursacht Myopie (Kurzsichtigkeit), da die Hornhaut steiler wird und sich kegelförmig vorwölbt. Eine steilere Hornhaut bricht Licht stärker als normal, wodurch Lichtstrahlen vor der Netzhaut und nicht direkt auf ihr fokussiert werden. Dies führt zu unscharfem Sehen in der Ferne, während nahe Objekte klarer bleiben. Mit fortschreitender Erkrankung und zunehmender Krümmung der Hornhaut kann sich die Myopie schnell verschlimmern. Deshalb benötigen Menschen mit Keratokonus oft häufige Aktualisierungen der Brillenstärke. Zusätzlich zur Myopie entwickelt sich ein irregulärer Astigmatismus, was dazu führt, dass herkömmliche Brillen mit der Zeit weniger wirksam werden.
Warum verschlimmert sich mein Keratokonus?
Es schreitet typischerweise während der Teenagerjahre und im jungen Erwachsenenalter fort. Die Progression erfolgt, da die kollagenen Fasern der Hornhaut weiter schwächer werden, was zu weiterer Ausdünnung und Vorwölbung führt. Risikofaktoren wie häufiges Reiben der Augen, unkontrollierte Allergien und hormonelle Veränderungen können die Progression beschleunigen. Bei einigen Personen schreitet die Erkrankung natürlich 10–20 Jahre fort, bevor sie sich stabilisiert. Wenn sich Ihr Sehvermögen verschlechtert, kann dies auf eine fortlaufende Versteilung der Hornhaut hindeuten. Eine frühzeitige Intervention mit Keratokonus-Vernetzung kann helfen, die Progression zu stoppen und das Sehvermögen zu erhalten. Regelmäßige bildgebende Verfahren der Hornhaut sind unerlässlich, um subtile Veränderungen zu erkennen, bevor es zu einem erheblichen Sehverlust kommt.
Warum kann ich mit Keratokonus keine Brille tragen?
In frühen Stadien können Brillen die Sehkraft effektiv korrigieren. Wenn sich der Keratokonus jedoch verschlimmert, wird die Hornhaut unregelmäßig und nicht mehr gleichmäßig gekrümmt. Brillen korrigieren normale Fehlsichtigkeiten, können aber Astigmatismen, die durch Hornhautverformungen verursacht werden, nicht vollständig ausgleichen. Dies führt zu anhaltender Unschärfe, Doppelbildern oder Schatten, selbst mit aktualisierten Rezepten. Spezielle Kontaktlinsen – wie formstabile oder sklerale Linsen – erzeugen eine glatte optische Oberfläche über der Hornhaut und verbessern die Klarheit erheblich. Daher deutet eine Schwierigkeit mit Brillen normalerweise darauf hin, dass sich der Zustand über leichte Stadien hinaus entwickelt hat.
Führt Keratokonus zu Blindheit?
Es verursacht selten vollständige Blindheit. Wenn sie jedoch unbehandelt bleibt und sich erheblich verschlimmert, kann dies zu einer schweren Sehbehinderung führen. Fortgeschrittene Verdünnung, Narbenbildung oder Hornhautrupturen (eine seltene Komplikation namens akute Hydrops) können das Sehvermögen erheblich beeinträchtigen. Glücklicherweise können moderne Keratokonus-Behandlungsoptionen – insbesondere die Hornhautvernetzung – die Progression bei den meisten Patienten stoppen, wenn sie frühzeitig durchgeführt werden. Selbst in fortgeschrittenen Fällen können spezielle Kontaktlinsen oder eine Hornhauttransplantation das funktionelle Sehvermögen wiederherstellen. Mit ordnungsgemäßer Überwachung und rechtzeitiger Behandlung behalten die meisten Menschen ihr Leben lang ein brauchbares Sehvermögen.
Wird Keratokonus schlimmer?
Es ist generell ein fortschreitender Zustand, insbesondere bei jüngeren Personen. Er verschlechtert sich oft über 10 bis 20 Jahre, bevor er sich auf natürliche Weise stabilisiert. Die Geschwindigkeit der Progression variiert stark; einige Personen erleben schnelle Veränderungen, während andere eine langsame oder minimale Progression aufweisen. Faktoren wie Alter, Genetik und Gewohnheiten des Reibens der Augen können beeinflussen, wie schnell er fortschreitet. Frühe Diagnose und Behandlung, insbesondere mit Corneal Cross-Linking, reduzieren das Risiko einer weiteren Verschlechterung erheblich. Regelmäßige Nachuntersuchungen sind unerlässlich, um Veränderungen der Hornhautform und -dicke zu überwachen.
Wird Keratokonus mich blind machen?
Obwohl es zu ernsthaften Sehproblemen führen kann, ist es sehr unwahrscheinlich, dass es zu vollständiger Erblindung führt. Die meisten Patienten behalten mit angemessener Behandlung und visueller Korrektur ein funktionelles Sehvermögen. In fortgeschrittenen Stadien können schwere Verzerrungen oder Narbenbildung den Alltag erschweren, aber Behandlungsoptionen wie Sklerallinsen oder Hornhauttransplantationen können die Klarheit oft wiederherstellen. Entscheidend sind die Früherkennung und ein proaktives Management. Moderne Fortschritte in der Keratokonusbehandlung haben das Risiko schwerer, irreversibler Sehverluste erheblich reduziert.