Diabetische Retinopathie
Diabetic Retinopathy treatment in Dubai
Spezialisierte Versorgung zur Erkennung, Behandlung und Vorbeugung diabetischer Augenkomplikationen.
Das Verständnis der diabetischen Retinopathie
Diabetische Retinopathie schreitet in Stadien fort und kann zunächst ohne spürbare Symptome auftreten. Das Verständnis dieser Stadien hilft Patienten und Betreuern, die Bedeutung einer frühzeitigen Behandlung und regelmäßiger Augenuntersuchungen zu erkennen:
1. Hintergrund (nicht-proliferative) diabetische Retinopathie
In diesem Stadium sind kleine Blutgefäße in der Netzhaut geschädigt, aber das Sehvermögen bleibt weitgehend unbeeinträchtigt. Patienten können winzige Blutungen oder Mikroaneurysmen aufweisen, die jedoch ohne eine professionelle Augenuntersuchung oft unbemerkt bleiben.
2. Präproliferative diabetische Retinopathie
Mit fortschreiten der Krankheit treten stärkere Veränderungen an den Netzhautgefäßen auf. Dieses Stadium birgt ein höheres Risiko für zukünftigen Sehverlust. Obwohl eine Behandlung vielleicht noch nicht erforderlich ist, werden engmaschigere Kontrollen und häufigere Screening-Untersuchungen empfohlen, um Veränderungen frühzeitig zu erkennen.
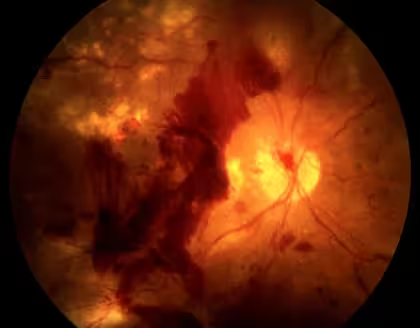
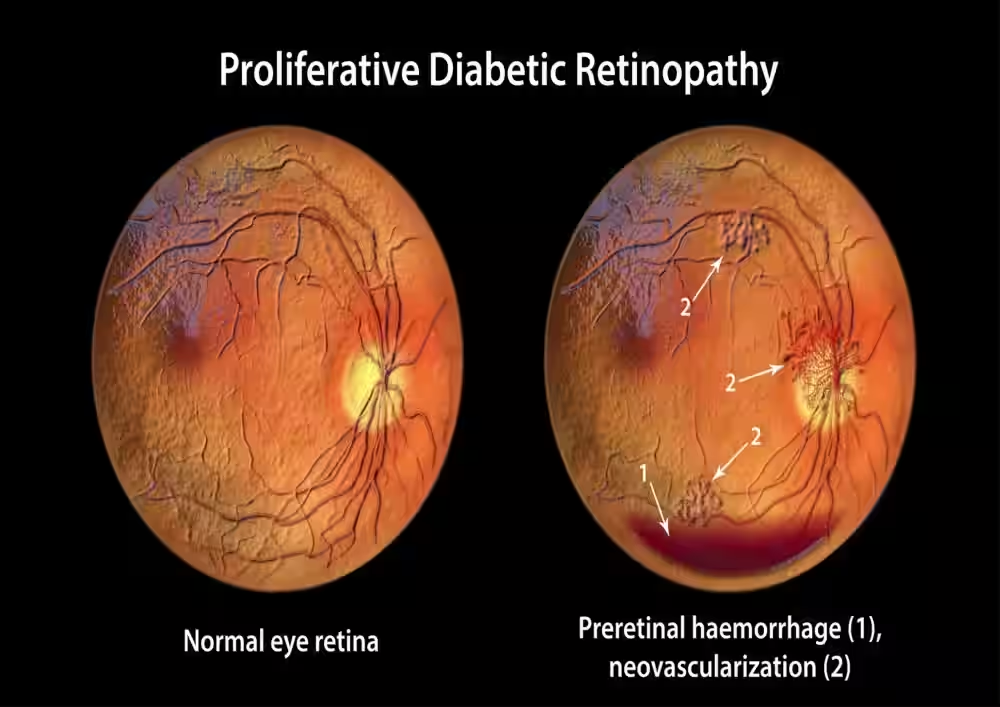
3. Proliferative diabetische Retinopathie
Dieses fortgeschrittene Stadium ist gekennzeichnet durch das Wachstum abnormaler neuer Blutgefäße (Neovaskularisation). Diese Gefäße sind fragil und blutungsanfällig, was zu Glaskörperblutungen, Netzhautablösung und schweren Sehstörungen führen kann. Eine sofortige Konsultation mit einem Netzhautspezialisten ist in diesem Stadium entscheidend.
4. Diabetische Makulopathie
Wenn die diabetische Retinopathie die zentrale Netzhaut oder Makula betrifft, wird sie als diabetische Makulopathie oder Makulaödem bezeichnet. Dies kann zu verschwommenem oder verzerrtem zentralem Sehen führen, was das Lesen, Autofahren und Erkennen von Gesichtern erschwert.
Symptome der diabetischen Retinopathie
In frühen Stadien verursacht die diabetische Retinopathie meist keine spürbaren Symptome. Wenn die Krankheit fortschreitet, können Patienten folgende Symptome aufweisen:
Verschwommenes oder fluktuierendes Sehen
Mouches volantes (kleine Flecken oder Linien im Blickfeld)
Schwierigkeiten, nachts oder bei schwachem Licht zu sehen
Sehverlust auf einem oder beiden Augen
Wenn Sie plötzliche Sehstörungen, verschwommenes Sehen oder eine spürbare Abnahme der Sehschärfe bemerken, ist es entscheidend, sofort ärztliche Hilfe in Anspruch zu nehmen. Eine frühzeitige Behandlung ist der wirksamste Weg, um einen dauerhaften Sehverlust zu verhindern.
Diagnose der diabetischen Retinopathie
Die Früherkennung der diabetischen Retinopathie ist für eine wirksame Behandlung unerlässlich. Umfassende diagnostische Tests umfassen:
1. Erweiterte Augenuntersuchung
Augentropfen werden verwendet, um die Pupillen zu erweitern, damit der Spezialist die Netzhaut und den Sehnerv auf Anzeichen von Schäden untersuchen kann. Dies ist der Standard-erste Schritt bei der Diagnose und Überwachung.
2. Optische Kohärenztomographie (OCT)
OCT erzeugt detaillierte Querschnittsbilder der Netzhaut, die Flüssigkeitsansammlungen, Schwellungen oder strukturelle Veränderungen aufzeigen. Dieser Test hilft bei der Entscheidungsfindung für die Behandlung und der Überwachung der Therapieeffektivität über die Zeit.
3. Fluoreszenzangiographie
Ein Farbstoff wird in eine Vene injiziert, und spezielle Fotos verfolgen seine Zirkulation durch die Blutgefäße der Netzhaut. Dieser Test identifiziert blockierte, undichte oder abnormale Gefäße und leitet Laserbehandlungen oder chirurgische Eingriffe.
4. Routinemäßige augenärztliche Untersuchung
Für Menschen mit Diabetes sind regelmäßige Vorsorgeuntersuchungen unerlässlich. Personen mit Typ-1-Diabetes sollten innerhalb von fünf Jahren nach der Diagnose eine erste Untersuchung durchführen lassen. Patienten mit Typ-2-Diabetes sollten zum Zeitpunkt der Diagnose untersucht werden. Die Untersuchungsintervalle können je nach Schweregrad der Erkrankung und allgemeinem Augenzustand variieren.

Behandlungsmöglichkeiten
Während diabetische Retinopathie nicht heilbar ist, können wirksame Behandlungen den Verlust des Sehvermögens verhindern oder verzögern. Die Wahl der Therapie hängt vom Krankheitsstadium, den Symptomen und dem allgemeinen Gesundheitszustand ab.
Medizinische Behandlung
Die Kontrolle von Blutzucker, Blutdruck und Cholesterin ist die erste Verteidigungslinie. Patienten profitieren von konsequenter Überwachung und Lebensstiländerungen, einschließlich Ernährung, Bewegung und Rauchstopp. Eine straffe glykämische Kontrolle hilft, die Progression zu verlangsamen und unterstützt die Wirksamkeit anderer Behandlungen.
2. Anti-VEGF-Injektionen
Medikamente wie Aflibercept (Eylea) und Ranibizumab (Lucentis) zielen auf den vaskulären endothelialen Wachstumsfaktor (VEGF) ab, ein Protein, das für das unnormale Wachstum von Blutgefäßen verantwortlich ist. Diese Injektionen reduzieren Schwellungen und verhindern weitere Neovaskularisation. Steroidimplantate können ebenfalls eingesetzt werden, um Entzündungen und Flüssigkeitsansammlungen in der Makula zu kontrollieren.
3. Lasertherapie (Photokoagulation)
Laserbehandlung versiegelt leckende Blutgefäße und reduziert abnormales Gefäßwachstum. Die fokale Lasertherapie behandelt Makulaödeme, während die Streu- oder pan-retinale Lasertherapie in fortgeschrittenen Fällen die Proliferation verhindert. Dieses Verfahren kann helfen, das periphere Sehen zu erhalten und weitere Netzhautschäden zu verhindern.
4. Vitrektomie-Operation
Die Vitrektomie beinhaltet die Entfernung von Blut, Narbengewebe oder Glaskörper aus dem Auge. Sie wird in Fällen von Glaskörperblutung, Netzhautablösung oder schwerer Narbenbildung angezeigt. Die Operation verbessert die Sehkraft, wenn die Schäden behandelbar sind, und wird in einem chirurgischen Umfeld unter örtlicher oder allgemeiner Betäubung durchgeführt.
Prävention der Progression diabetischer Retinopathie
Prävention ist entscheidend und Patienten können eine aktive Rolle beim Schutz ihres Sehvermögens spielen:
Halten Sie Ihren Blutzuckerspiegel mit regelmäßiger Überwachung optimal.
Halten Sie Blutdruck und Cholesterinspiegel im Zielbereich
Nehmen Sie an allen geplanten Diabetes-Augenuntersuchungen und Nachuntersuchungen teil
Rauchen vermeiden und einen gesunden Lebensstil pflegen
Teilen Sie Ihrem Gesundheitsteam Änderungen der Sehkraft umgehend mit
Auch nach erfolgreicher Behandlung ist eine fortlaufende Betreuung notwendig. Eine diabetische Retinopathie kann still fortschreiten und macht eine kontinuierliche Überwachung unerlässlich.
Leben mit diabetischer Retinopathie
Sehverlust durch diabetische Retinopathie kann sowohl praktisch als auch emotional belastend sein. Unterstützungsangebote können helfen:
Sehhilfen Lupen, Screenreader und spezielle Geräte erhöhen die Unabhängigkeit.
Selbsthilfegruppen: Die Verbindung mit anderen, die ähnliche Herausforderungen bewältigen, bietet emotionale und praktische Unterstützung.
Professionelle Beratung Therapeuten können helfen, mit Angst oder Depressionen umzugehen, die mit Sehveränderungen einhergehen.
Die Kombination von medizinischer Behandlung mit unterstützender Pflege verbessert die Lebensqualität und hilft Patienten, sich an Sehveränderungen anzupassen.
Risikofaktoren
Mehrere Faktoren erhöhen die Wahrscheinlichkeit, eine diabetische Retinopathie zu entwickeln, darunter:
Dauer des Diabetes: Je länger ein Mensch an Diabetes erkrankt ist, desto höher ist das Risiko.
Schlechte Blutzuckereinstellung Schwankender oder erhöhter Blutzucker beschleunigt die Schädigung der Netzhautblutgefäße.
Hoher Blutdruck oder Cholesterin: Diese Bedingungen können Gefäßschäden in der Netzhaut verschlimmern.
Schwangerschaft Hormonelle Veränderungen können das Risiko oder die Schwere einer Retinopathie erhöhen.
Lebensstilfaktoren: Rauchen, sitzendes Verhalten und schlechte Ernährung können zur Progression beitragen.
Das Management dieser Risikofaktoren zusammen mit regelmäßigen Augenuntersuchungen reduziert die Wahrscheinlichkeit einer schweren Sehbeeinträchtigung erheblich.
Externe Ressourcen
Wann ärztliche Hilfe in Anspruch nehmen
Eine sofortige ärztliche Untersuchung ist erforderlich, wenn Sie Folgendes bemerken:
Plötzliche Sehstörung oder Mouches volantes
Teilweiser oder vollständiger Sehverlust
Augenschmerzen, Rötungen oder andere ungewöhnliche Symptome
Sofortiges Handeln kann bleibende Schäden verhindern und die Behandlungsergebnisse verbessern. Regelmäßige Augenuntersuchungen, auch wenn keine Symptome vorliegen, bleiben die beste Abwehr gegen eine Verschlechterung.
Häufig gestellte Fragen (FAQs)
Die Ursachen der diabetischen Retinopathie sind in erster Linie langfristig erhöhte Blutzuckerspiegel, die die kleinen Blutgefäße in der Netzhaut schädigen.
Diabetische Retinopathie wird durch Schäden an den kleinen Blutgefäßen der Netzhaut verursacht, hauptsächlich aufgrund von anhaltend hohen Blutzuckerwerten. Mit der Zeit kann erhöhter Blutzucker die Gefäßwände schwächen, Leckagen verursachen oder den Blutfluss blockieren, wodurch die Netzhaut von Sauerstoff und Nährstoffen abgeschnitten wird. Zu den Risikofaktoren gehören die Dauer des Diabetes, schlecht eingestellter Blutzucker, hoher Blutdruck, hohe Cholesterinwerte, Rauchen und Schwangerschaft. Menschen mit Typ-1- oder Typ-2-Diabetes sind anfällig, und das Risiko steigt mit dem Alter. Eine ordnungsgemäße Behandlung von Blutzucker, Blutdruck und Cholesterin kann das Risiko, diese Augenerkrankung zu entwickeln, erheblich verringern.
Wie fühlt sich diabetische Retinopathie an?
Die meisten Menschen mit diabetischer Retinopathie verspüren in den frühen Stadien keine Schmerzen, weshalb sie oft als “stille” Augenerkrankung bezeichnet wird. Einige Personen bemerken möglicherweise subtile Sehstörungen, wie verschwommenes Sehen, Schatten, Mouches volantes oder Schwierigkeiten beim Sehen bei schlechten Lichtverhältnissen. In fortgeschrittenen Stadien, insbesondere bei proliferativer Retinopathie oder Makulaödem, kann sich das Sehvermögen merklich verzerren, was alltägliche Aufgaben wie Lesen, Autofahren oder das Erkennen von Gesichtern erschwert. Da in den frühen Phasen wenig bis gar keine Beschwerden auftreten, bleiben die Patienten der Erkrankung oft unwissend, was routinemäßige Augenuntersuchungen zur Erkennung und rechtzeitigen Behandlung unerlässlich macht.
Welche Behandlungsmöglichkeiten gibt es für diabetische Retinopathie?
Die Behandlung der diabetischen Retinopathie hängt vom Schweregrad und der Art der Erkrankung ab. Eine Retinopathie im Frühstadium erfordert möglicherweise nur eine sorgfältige Überwachung und eine strenge Blutzuckerkontrolle. Bei fortgeschritteneren Fällen umfassen die Behandlungen Anti-VEGF-Injektionen zur Reduzierung von Flüssigkeitsansammlungen und zur Verlangsamung des abnormalen Blutgefäßwachstums, Lasertherapie (Photokoagulation) zum Verschließen undichter Gefäße oder zur Verhinderung der Neubildung von Gefäßen sowie eine Vitrektomie-Operation zur Entfernung von Blut oder Narbengewebe aus dem Auge. Obwohl die Behandlung einen bestehenden Sehverlust nicht umkehren kann, kann sie eine weitere Verschlechterung verhindern, das verbleibende Sehvermögen erhalten und das Risiko schwerer Komplikationen wie Netzhautablösung oder Erblindung erheblich reduzieren.
Kann diabetische Retinopathie rückgängig gemacht werden?
Leider lässt sich der durch diabetische Retinopathie verursachte Sehverlust nicht vollständig rückgängig machen, da geschädigtes Netzhautgewebe und Blutgefäße nicht regenerieren können. Die Behandlung konzentriert sich darauf, eine weitere Verschlimmerung zu verhindern und das verbleibende Sehvermögen zu erhalten. Eine frühzeitige Intervention durch sorgfältiges Blutzuckermanagement, Lasertherapie, Injektionen oder Operationen kann den Zustand stabilisieren und das Risiko zusätzlicher Schäden verringern. Obwohl nach der Reduzierung von Flüssigkeitsansammlungen oder der Behandlung von Makulaödemen vorübergehende Sehverbesserungen auftreten können, bleibt die zugrunde liegende strukturelle Schädigung dauerhaft. Schnelle Diagnose und kontinuierliche Überwachung bleiben die wirksamsten Strategien, um das Fortschreiten zu verlangsamen und das langfristige Sehvermögen zu schützen.
Kann diabetische Retinopathie zu Erblindung führen?
Ja, unbehandelte diabetische Retinopathie kann zur Erblindung führen. Fortgeschrittene Stadien der Erkrankung, wie die proliferative Retinopathie, beinhalten das Wachstum zerbrechlicher, abnormaler Blutgefäße, die ins Auge bluten oder zu einer Netzhautablösung führen können. Ein Makulaödem, bei dem sich Flüssigkeit in der zentralen Netzhaut ansammelt, kann ebenfalls das Sehvermögen stark beeinträchtigen. Obwohl ein Sehverlust nicht rückgängig gemacht werden kann, können rechtzeitige Interventionen wie Lasertherapie, Injektionen und Operationen das Risiko der Erblindung erheblich reduzieren. Die Früherkennung durch regelmäßige Screenings und ein strenges Diabetesmanagement sind die wirksamste Methode, um das Sehvermögen zu schützen und einen irreversiblen Sehverlust zu verhindern.
Kann sich diabetische Retinopathie verbessern?
Diabetische Retinopathie heilt nicht vollständig aus, da Netzhautschäden dauerhaft sind. Eine Behandlung kann jedoch bestimmte Symptome verbessern oder stabilisieren. Beispielsweise können Anti-VEGF-Injektionen und Lasertherapie die Flüssigkeitsansammlung reduzieren, abnormale Gefäße schrumpfen lassen und in einigen Fällen die Sehschärfe verbessern. Eine strenge Blutzuckerkontrolle, die Behandlung von Bluthochdruck und ein gesunder Lebensstil können ebenfalls das Fortschreiten verlangsamen und eine weitere Verschlechterung verhindern. Auch wenn verlorenes Sehvermögen nicht wiederhergestellt werden kann, können diese Maßnahmen das bestehende Sehvermögen erhalten, die Lebensqualität verbessern und Komplikationen wie Erblindung vermeiden, weshalb eine fortlaufende Betreuung und Nachsorge unerlässlich sind.
Kann diabetische Retinopathie Kopfschmerzen verursachen?
Diabetische Retinopathie verursacht in der Regel keine Kopfschmerzen. Sehstörungen, die mit der Erkrankung einhergehen, wie verschwommenes oder schwankendes Sehen, Überanstrengung der Augen oder Schwierigkeiten beim Fokussieren, können jedoch bei manchen Menschen zu Augenermüdung und Spannungskopfschmerzen beitragen. Selten kann ein erhöhter Augeninnendruck aufgrund von Komplikationen wie einem neovaskulären Glaukom Schmerzen oder Kopfschmerzen verursachen. Die meisten Kopfschmerzen stehen nicht im Zusammenhang mit einer diabetischen Retinopathie, aber plötzliche Sehstörungen, die von Schmerzen oder Kopfschmerzen begleitet werden, sollten umgehend von einem Augenarzt untersucht werden, um fortgeschrittene Komplikationen oder andere Augenerkrankungen auszuschließen.
Kann diabetische Retinopathie zu einer Netzhautablösung führen?
Ja, diabetische Retinopathie kann das Risiko einer Netzhautablösung erhöhen, insbesondere in proliferativen Stadien. Anormale Blutgefäße können sich auf der Netzhaut bilden und Narbengewebe bilden. Mit der Zeit kann sich dieses Gewebe zusammenziehen und die Netzhaut aus ihrer normalen Position ziehen, was zu einer Traktionsretinalablösung führt. Symptome können plötzliche Lichtblitze, Mouches volantes oder ein schattenartiger Vorhang im Sehvermögen sein. Eine Netzhautablösung ist eine ernsthafte Komplikation, die eine dringende chirurgische Intervention, wie eine Vitrektomie, erfordert, um einen dauerhaften Sehverlust zu verhindern. Regelmäßige Augenuntersuchungen können frühe Anzeichen erkennen und eine rechtzeitige Behandlung ermöglichen, um das Risiko einer Ablösung zu verringern.
Kann diabetische Retinopathie Glaukom verursachen?
Diabetische Retinopathie kann indirekt zu Glaukom beitragen, insbesondere zum neovaskulären Glaukom. In fortgeschrittenen Stadien können sich abnormale Blutgefäße in der Iris und den Abflusskanälen des Auges bilden, was den Augeninnendruck erhöht. Erhöhter Druck kann den Sehnerv schädigen und zu Glaukom führen. Diese Form des sekundären Glaukoms ist ernst und erfordert eine sofortige Intervention, oft durch eine Kombination von Medikamenten, Lasertherapie oder Chirurgie zur Kontrolle des Augeninnendrucks. Eine frühzeitige Behandlung der diabetischen Retinopathie und die Überwachung der Augengesundheit können das Risiko für die Entwicklung von Glaukom und anderen sehgefährdenden Komplikationen verringern.
Kann eine diabetische Retinopathie verhindert werden?
Auch wenn diabetische Retinopathie nicht immer vollständig verhindert werden kann, können ihr Beginn und ihr Fortschreiten durch proaktives Management erheblich reduziert werden. Zu den wichtigsten vorbeugenden Maßnahmen gehören die Einhaltung einer strengen Blutzuckerkontrolle, die Behandlung von Bluthochdruck und Cholesterin, Raucherentwöhnung, regelmäßige Bewegung und die Teilnahme an allen vereinbarten Augenuntersuchungen. Eine frühzeitige Diagnose durch diabetische Augenuntersuchungen ermöglicht rechtzeitige Interventionen, die das Sehvermögen schützen. Gesunde Lebensstilentscheidungen in Kombination mit einem konsequenten Diabetesmanagement sind die wirksamsten Strategien, um das Risiko der Entwicklung einer Retinopathie zu verringern oder ihr Fortschreiten zu verlangsamen und letztendlich die langfristige Augengesundheit zu erhalten.