Rétinopathie diabétique
Diabetic Retinopathy treatment in Dubai
Soins spécialisés pour détecter, traiter et prévenir les complications oculaires du diabète.
Comprendre la rétinopathie diabétique
La rétinopathie diabétique évolue par stades et peut initialement ne présenter aucun symptôme notable. Comprendre ces stades aide les patients et les soignants à reconnaître l'importance d'un traitement précoce et d'examens oculaires réguliers :
1. Rétinopathie diabétique non proliférante
À ce stade, les petits vaisseaux sanguins de la rétine sont endommagés, mais la vision reste largement intacte. Les patients peuvent présenter de minuscules hémorragies ou des microanévrismes, mais ceux-ci passent souvent inaperçus sans un examen oculaire professionnel.
2. Rétinopathie diabétique non proliférante
À mesure que la maladie progresse, des modifications plus graves surviennent dans les vaisseaux sanguins de la rétine. Ce stade présente un risque plus élevé de perte de vision future. Bien qu'un traitement ne soit pas encore nécessaire, une surveillance plus étroite et des examens fréquents sont recommandés pour détecter tout changement précocement.
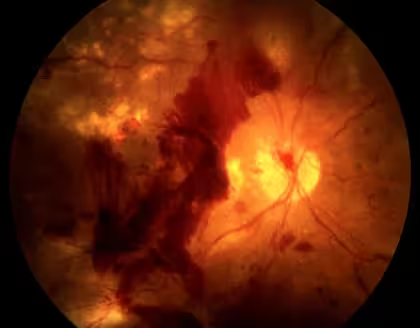
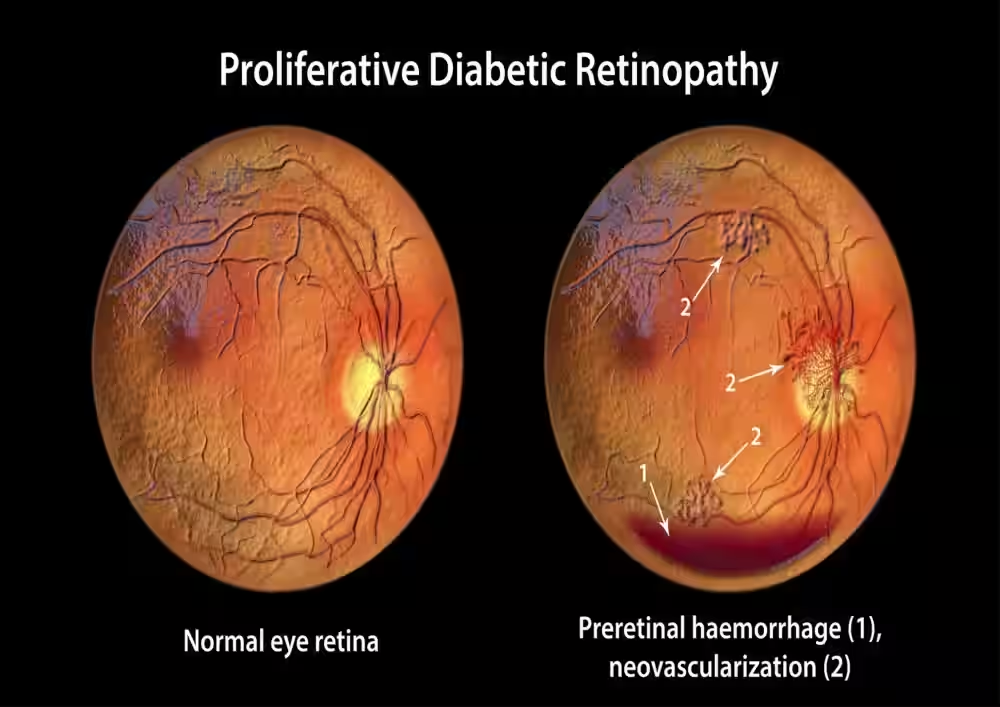
3. Rétinopathie diabétique proliférante
Ce stade avancé se caractérise par la croissance de nouveaux vaisseaux sanguins anormaux (néovascularisation). Ces vaisseaux sont fragiles et sujets aux saignements, ce qui peut entraîner des hémorragies du vitré, un décollement de la rétine et une perte de vision sévère. Une consultation immédiate avec un spécialiste de la rétine est cruciale à ce stade.
4. Maculopathie diabétique
Lorsque la rétinopathie diabétique affecte la rétine centrale, ou macula, on parle de maculopathie diabétique ou d'œdème maculaire. Cela peut entraîner une vision centrale floue ou déformée, rendant la lecture, la conduite et la reconnaissance des visages plus difficiles.
Symptômes de la rétinopathie diabétique
Aux stades précoces, la rétinopathie diabétique ne provoque généralement pas de symptômes notables. À mesure que la maladie progresse, les patients peuvent ressentir :
Vision floue ou fluctuante
Corps flottants (petits points ou lignes dans la vision)
Difficulté à voir la nuit ou dans la pénombre
Perte de vision dans un œil ou dans les deux yeux
Si vous ressentez des changements soudains de la vision, une vision floue ou une diminution notable de la clarté visuelle, il est essentiel de consulter un médecin immédiatement. Une intervention précoce est le moyen le plus efficace de prévenir la perte de vision permanente.
Diagnostic de la rétinopathie diabétique
La détection précoce de la rétinopathie diabétique est essentielle pour un traitement efficace. Les tests diagnostiques complets comprennent :
Examen oculaire dilaté
Les gouttes oculaires sont utilisées pour dilater les pupilles, permettant au spécialiste d'examiner la rétine et le nerf optique à la recherche de signes de dommages. C'est la première étape standard du diagnostic et du suivi.
2. Tomographie par cohérence optique (TCO)
L'OCT produit des images détaillées en coupe transversale de la rétine, révélant tout œdème, gonflement ou modification structurelle. Ce test aide à orienter les décisions de traitement et à suivre l'efficacité de la thérapie au fil du temps.
3. Angiographie à la fluorescéine
Un colorant est injecté dans une veine, et des photographies spéciales suivent sa circulation à travers les vaisseaux sanguins rétiniens. Ce test identifie les vaisseaux bloqués, qui fuient ou anormaux, guidant ainsi un traitement au laser ou une intervention chirurgicale.
4. Dépistage oculaire de routine
Pour les personnes atteintes de diabète, des dépistages réguliers sont essentiels. Les personnes atteintes de diabète de type 1 devraient passer un examen initial dans les cinq ans suivant le diagnostic, tandis que les patients atteints de diabète de type 2 devraient être dépistés au moment du diagnostic. Les intervalles de dépistage peuvent varier en fonction de la gravité de la maladie et de l'état général de la santé oculaire.

Options de traitement
Bien que la rétinopathie diabétique ne puisse pas être guérie, des traitements efficaces peuvent prévenir ou retarder la perte de vision. Le choix du traitement dépend du stade de la maladie, des symptômes et de l'état de santé général.
1. Gestion médicale
Le contrôle de la glycémie, de la tension artérielle et du cholestérol est la première ligne de défense. Les patients bénéficient d'un suivi constant et de modifications du mode de vie, notamment en matière d'alimentation, d'exercice et d'arrêt du tabac. Un contrôle glycémique strict permet de ralentir la progression et soutient l'efficacité d'autres traitements.
2. Injections anti-VEGF
Des médicaments tels que l'aflibercept (Eylea) et le ranibizumab (Lucentis) ciblent le facteur de croissance de l'endothélium vasculaire (VEGF), une protéine responsable de la croissance anormale des vaisseaux sanguins. Ces injections réduisent l'enflure et empêchent une nouvelle néovascularisation. Des implants stéroïdiens peuvent également être utilisés pour contrôler l'inflammation et l'accumulation de liquide dans la macula.
3. Photocoagulation au laser
Le traitement au laser scelle les vaisseaux sanguins qui fuient et réduit la croissance anormale des vaisseaux. La thérapie au laser focale traite l'œdème maculaire, tandis que la thérapie au laser dispersée ou pan-rétinienne empêche la prolifération dans les cas avancés. Cette procédure peut aider à préserver la vision périphérique et à prévenir d'autres dommages rétiniens.
4. Chirurgie vitrectomie
La vitrectomie consiste à retirer le sang, les tissus cicatriciels ou le gel vitreux de l'œil. Elle est indiquée en cas d'hémorragie du vitré, de décollement de rétine ou de formation de cicatrices importantes. La chirurgie améliore la vision lorsque les dommages sont traitables et est réalisée sous anesthésie locale ou générale dans un environnement chirurgical.
Prévention de la progression de la rétinopathie diabétique
La prévention est essentielle, et les patients peuvent jouer un rôle actif dans la protection de leur vision :
Maintenez une glycémie optimale grâce à une surveillance régulière
Maintenez la tension artérielle et le cholestérol dans les plages cibles
Assistez à tous les dépistages oculaires pour le diabète prévus et aux rendez-vous de suivi
Évitez de fumer et adoptez un mode de vie sain
Communiquez rapidement tout changement de vision à votre équipe soignante
Même après un traitement réussi, une gestion continue est nécessaire. La rétinopathie diabétique peut progresser silencieusement, rendant une surveillance continue essentielle.
Vivre avec la rétinopathie diabétique
La perte de vision due à la rétinopathie diabétique peut être difficile tant sur le plan pratique qu'émotionnel. Les ressources de soutien peuvent aider :
Aides à la basse vision : Les loupes, les lecteurs d'écran et les appareils spécialisés améliorent l'indépendance.
Groupes de soutien : Se connecter avec d'autres personnes confrontées à des défis similaires offre un soutien émotionnel et des conseils pratiques.
Conseil professionnel : Les thérapeutes peuvent aider à gérer l'anxiété ou la dépression associées aux changements de vision.
Combiner un traitement médical avec des soins de soutien améliore la qualité de vie et aide les patients à s'adapter aux changements de vision.
Facteurs de risque
Plusieurs facteurs augmentent le risque de développer une rétinopathie diabétique, notamment :
Durée du diabète : Plus une personne a de diabète, plus le risque est élevé.
Mauvais contrôle de la glycémie : Une glycémie fluctuante ou élevée accélère les dommages aux vaisseaux sanguins rétiniens.
Hypertension artérielle ou cholestérol : Ces conditions peuvent aggraver les dommages vasculaires de la rétine.
Grossesse : Les changements hormonaux peuvent augmenter le risque ou la gravité de la rétinopathie.
Facteurs liés au mode de vie : Le tabagisme, la sédentarité et une mauvaise alimentation peuvent contribuer à la progression.
La gestion de ces facteurs de risque, parallèlement à des examens oculaires réguliers, réduit considérablement les risques de déficience visuelle grave.
Ressources externes
Quand consulter un médecin
Une évaluation médicale immédiate est requise si vous remarquez :
Vision floue soudaine ou corps flottants
Perte de vision partielle ou totale
Douleur oculaire, rougeur ou autres symptômes inhabituels
Une intervention rapide peut prévenir des dommages permanents et améliorer les résultats du traitement. Les examens oculaires de routine, même en l'absence de symptômes, restent la meilleure défense contre la progression.
Foire aux questions (FAQ)
Quelles sont les causes de la rétinopathie diabétique ?
La rétinopathie diabétique est causée par des dommages aux petits vaisseaux sanguins de la rétine, principalement en raison de niveaux élevés de sucre dans le sang prolongés. Avec le temps, une glycémie élevée peut affaiblir les parois des vaisseaux, provoquer des fuites ou bloquer le flux sanguin, privant la rétine d'oxygène et de nutriments. Les facteurs de risque comprennent la durée du diabète, un mauvais contrôle de la glycémie, l'hypertension artérielle, un taux de cholestérol élevé, le tabagisme et la grossesse. Les personnes atteintes de diabète de type 1 ou de type 2 y sont sensibles, et la probabilité augmente avec l'âge. Une bonne gestion de la glycémie, de la tension artérielle et du cholestérol peut réduire considérablement le risque de développer cette affection oculaire.
La rétinopathie diabétique ne provoque généralement pas de sensations particulières dans les premiers stades. Souvent, il n'y a aucun symptôme apparent.
Cependant, à mesure que la maladie progresse, elle peut entraîner des sensations telles que :
* **Vision floue ou trouble :** C'est le symptôme le plus fréquent. La vision peut devenir moins nette, comme si l'on regardait à travers un brouillard.
* **Difficulté à voir la nuit :** La vision nocturne peut se détériorer.
* **Apparition de taches ou de « mouches volantes » :** Des petites taches noires ou des fils flottants peuvent apparaître dans le champ de vision.
* **Fluctuations de la vision :** La vision peut changer de jour en jour, voire d'heure en heure.
* **Douleur oculaire :** Bien que moins fréquent, certains stades avancés ou complications peuvent entraîner une douleur dans l'œil.
* **Perte de vision :** Dans les cas les plus graves, une perte de vision progressive, voire totale, peut survenir.
Il est important de noter que **l'absence de symptômes ne signifie pas que la maladie n'est pas présente**. C'est pourquoi les personnes atteintes de diabète doivent consulter régulièrement un ophtalmologiste pour un dépistage.
La plupart des personnes atteintes de rétinopathie diabétique ne ressentent aucune douleur aux stades précoces, ce qui lui vaut d'être souvent appelée une maladie oculaire “ silencieuse ”. Certaines personnes peuvent remarquer des changements visuels subtils, tels qu'une vision floue, des ombres, des corps flottants ou des difficultés à voir dans la pénombre. Aux stades avancés, en particulier en cas de rétinopathie proliférante ou d'œdème maculaire, la vision peut être visiblement déformée, rendant les tâches quotidiennes comme la lecture, la conduite ou la reconnaissance des visages difficiles. Parce qu'il y a peu ou pas d'inconfort aux stades précoces, les patients ignorent souvent la maladie, ce qui rend les dépistages oculaires de routine essentiels pour la détection et un traitement rapide.
Quels traitements sont disponibles pour la rétinopathie diabétique ?
Le traitement de la rétinopathie diabétique dépend de la gravité et du type de la maladie. Les stades précoces de la rétinopathie peuvent nécessiter une surveillance attentive et un contrôle strict de la glycémie. Pour les cas plus avancés, les traitements comprennent des injections anti-VEGF pour réduire l'accumulation de liquide et ralentir la croissance anormale des vaisseaux sanguins, une thérapie au laser (photocoagulation) pour sceller les vaisseaux qui fuient ou empêcher la formation de nouveaux vaisseaux, et une chirurgie de vitrectomie pour éliminer le sang ou le tissu cicatriciel de l'œil. Bien que le traitement ne puisse pas inverser la perte de vision existante, il peut prévenir une nouvelle détérioration, préserver la vision restante et réduire considérablement le risque de complications graves telles que le décollement de la rétine ou la cécité.
La rétinopathie diabétique peut-elle être inversée ?
Malheureusement, la perte de vision due à la rétinopathie diabétique ne peut pas être complètement inversée car les tissus rétiniens et les vaisseaux sanguins endommagés ne peuvent pas se régénérer. Le traitement vise à empêcher la progression et à préserver la vision restante. Une intervention précoce, par une gestion rigoureuse de la glycémie, des traitements au laser, des injections ou une intervention chirurgicale, peutStabiliser la maladie et réduire le risque de dommages supplémentaires. Bien que des améliorations temporaires de la vision puissent survenir après la réduction de l'accumulation de liquide ou le traitement de l'œdème maculaire, les dommages structurels sous-jacents restent permanents. Un diagnostic rapide et une surveillance continue restent les stratégies les plus efficaces pour ralentir la progression et protéger la vision à long terme.
La rétinopathie diabétique peut-elle causer la cécité ?
Oui, la rétinopathie diabétique peut entraîner la cécité si elle n'est pas traitée. Les stades avancés de la maladie, tels que la rétinopathie proliférante, impliquent la croissance de vaisseaux sanguins anormaux et fragiles qui peuvent saigner dans l'œil ou causer un décollement de la rétine. L'œdème maculaire, où le liquide s'accumule dans la rétine centrale, peut également affecter gravement la vision. Bien que la perte de vision ne puisse pas être inversée, des interventions précoces comme la thérapie au laser, les injections et la chirurgie peuvent réduire considérablement le risque de cécité. La détection précoce grâce à des dépistages de routine et une gestion stricte du diabète est le moyen le plus efficace de protéger la vue et de prévenir une perte de vision irréversible.
La rétinopathie diabétique peut-elle s'améliorer ?
La rétinopathie diabétique en elle-même ne guérit pas complètement, car les dommages rétiniens sont permanents. Cependant, le traitement peut améliorer ou stabiliser certains symptômes. Par exemple, les injections d'anti-VEGF et la thérapie au laser peuvent réduire l'accumulation de liquide, rétrécir les vaisseaux anormaux et améliorer la clarté visuelle dans certains cas. Le maintien d'un contrôle strict de la glycémie, la gestion de la pression artérielle et l'adoption d'un mode de vie sain peuvent également ralentir la progression et prévenir une dégradation plus poussée. Bien que la vision perdue ne puisse être restaurée, ces interventions peuvent préserver la vision existante, améliorer la qualité de vie et prévenir des complications telles que la cécité, rendant les soins continus et le suivi essentiels.
La rétinopathie diabétique peut-elle causer des maux de tête ?
La rétinopathie diabétique ne provoque généralement pas directement de maux de tête. Cependant, les problèmes de vision associés à la maladie, tels que la vision floue ou fluctuante, la fatigue oculaire ou la difficulté à faire la mise au point, peuvent contribuer à la fatigue oculaire et aux céphalées de tension chez certaines personnes. Rarement, une augmentation de la pression intraoculaire due à des complications comme le glaucome néovasculaire peut provoquer une douleur ou un mal de tête. La plupart des maux de tête ne sont pas liés à la rétinopathie diabétique, mais tout changement soudain de la vision accompagné de douleur ou de mal de tête devrait inciter à une évaluation urgente par un spécialiste des yeux afin d'exclure des complications avancées ou d'autres affections oculaires.
La rétinopathie diabétique peut-elle entraîner un décollement de la rétine ?
Oui, la rétinopathie diabétique peut augmenter le risque de décollement de la rétine, en particulier aux stades prolifératifs. Des vaisseaux sanguins anormaux peuvent se former sur la rétine et créer du tissu cicatriciel. Avec le temps, ce tissu peut se contracter, détachant la rétine de sa position normale, provoquant un décollement de rétine par traction. Les symptômes peuvent inclure des flashs lumineux soudains, des corps flottants ou une ombre en forme de rideau dans le champ de vision. Le décollement de la rétine est une complication grave qui nécessite une intervention chirurgicale urgente, telle qu'une vitrectomie, pour prévenir la perte de vision permanente. Des examens oculaires réguliers peuvent détecter les signes précoces et permettre un traitement en temps opportun pour réduire le risque de décollement.
La rétinopathie diabétique peut-elle causer le glaucome ?
La rétinopathie diabétique peut contribuer indirectement au glaucome, en particulier au glaucome néovasculaire. Aux stades avancés, des vaisseaux sanguins anormaux peuvent se développer dans l'iris et les canaux de drainage de l'œil, augmentant ainsi la pression intraoculaire. Une pression élevée peut endommager le nerf optique, entraînant un glaucome. Cette forme de glaucome secondaire est grave et nécessite une intervention rapide, combinant souvent des médicaments, une thérapie au laser ou une chirurgie pour contrôler la pression oculaire. Une prise en charge précoce de la rétinopathie diabétique et une surveillance de la santé oculaire peuvent réduire le risque de développer un glaucome et d'autres complications menaçant la vision.
La rétinopathie diabétique peut-elle être prévenue ?
Bien qu'il ne soit pas toujours possible de prévenir entièrement la rétinopathie diabétique, son apparition et sa progression peuvent être considérablement ralenties grâce à une prise en charge proactive. Les mesures préventives clés comprennent le maintien d'un bon contrôle de la glycémie, la gestion de la tension artérielle et du cholestérol, l'arrêt du tabac, l'exercice physique régulier et la participation à tous les examens ophtalmologiques prévus. Un diagnostic précoce grâce au dépistage ophtalmologique du diabète permet des interventions rapides qui protègent la vision. Des choix de vie sains associés à une gestion cohérente du diabète sont les stratégies les plus efficaces pour réduire le risque de développer une rétinopathie ou de ralentir sa progression, préservant ainsi la santé oculaire à long terme.